Contenu de la page.
Cancérologie
Chimiothérapie
Mots clefsCancer, chimio, chimiothérapie, hématologie, oncologie
DescriptionQu’est-ce que la chimiothérapie?
La chimiothérapie est l’utilisation de médicaments qui ont pour but de détruire les cellules cancéreuses. On l’appelle aussi chimio.
La chimiothérapie a une action générale. Elle va partout dans votre corps. Elle voyage par les vaisseaux où circule votre sang. La chimiothérapie détruit les cellules qui se reproduisent rapidement, comme les cellules cancéreuses. En plus des cellules cancéreuses, il y a d’autres cellules qui se reproduisent rapidement. Ce sont les cellules de vos cheveux, de votre peau, de votre système sanguin, de votre système digestif et de votre système reproducteur.
On appelle les effets sur ces cellules : effets secondaires. Ces effets secondaires sont généralement temporaires. Les effets secondaires de la chimiothérapie peuvent être différents et d’une durée variable d’une personne à l’autre. Rappelez-vous que vous ne ressentirez pas tous les effets secondaires. Certaines personnes ont très peu d’effets secondaires ou même, aucun.
ProcédureComment se passent les traitements de chimiothérapie?
Les traitements sont différents d’une personne à l’autre. Ils dépendent du type de cancer que vous avez, de votre âge, de votre santé et du stade de votre cancer.
La chimiothérapie est un traitement qui peut être administré seul ou avec d’autres traitements. La chimiothérapie peut être utilisée :
-
En traitement unique pour détruire les cellules cancéreuses.
-
Avec de la radiothérapie.
-
Avant une chirurgie pour diminuer la grosseur de la tumeur.
-
Après une chirurgie pour détruire les cellules cancéreuses qui pourraient rester.
-
En soins palliatifs, pour soulager la douleur et pour contrôler la croissance du cancer.
Les médicaments utilisés pour la chimiothérapie peuvent être donnés de différentes façons :
-
Des pilules par la bouche.
-
Des injections sous la peau.
-
Des injections dans les veines.
-
Des injections dans la vessie.
Certaines personnes reçoivent un seul médicament. D’autres en reçoivent plusieurs. L’ensemble des médicaments prescrits s’appelle protocole de chimiothérapie.
La durée des traitements de chimiothérapie est différente d’une personne à l’autre. Demandez plus de détails à votre équipe soignante, pour bien planifier votre horaire.
Avant votre traitement de chimiothérapie
Une prise de sang sera faite, dans les jours précédant chacun de vos traitements de chimiothérapie. Votre équipe soignante vous informera du lieu et du moment de votre prise de sang.
Si les résultats sont normaux, votre traitement de chimiothérapie aura lieu tel que prévu. Si les résultats indiquent un problème, l’équipe soignante communiquera avec vous. Elle vous donnera plus d’informations sur la marche à suivre.
Certains traitements de chimiothérapie nécessitent d’autres examens, en plus d’une prise de sang. Si c’est votre cas, votre équipe soignante vous en informera.
Le jour de votre traitement
-
Prenez votre médication habituelle, à moins d’un avis contraire du pharmacien.
-
Mangez un bon déjeuner ou dîner (selon l’heure de votre traitement).
-
Apportez votre carte d’hôpital, votre carte d’assurance-maladie et votre passeport en oncologie.
-
Apportez une bouteille d’eau ou autres breuvages, une collation ou un lunch froid (évitez les aliments qui dégagent de fortes odeurs comme le poisson ou les œufs).
-
Apportez des divertissements (livre, tablette, journaux, etc.).
-
Si vous prenez des médicaments pour la douleur, apportez-les.
-
Si vous êtes diabétique et prenez vos glycémies : apportez vos résultats et avisez votre infirmière.
-
Évitez de porter du parfum.
-
Si votre médecin vous a avisé que vous auriez un bonnet réfrigérant lors de votre traitement : apportez des vêtements chauds.
-
Si vous avez un cathéter de type port-o-cath : portez un chemisier ou polo permettant d’atteindre le cathéter facilement.
-
Si vous avez un cathéter de type picc-line : portez un haut à manches courtes.
Présentez-vous au poste d’accueil de votre clinique d’hémato-oncologie. Une réceptionniste vous enregistrera. Elle vous remettra un document que vous pourrez compléter dans la salle d’attente. Ce document contient plusieurs questions. Le but de ce document est de connaître les effets secondaires que vous avez ressentis depuis votre dernier traitement.
Une infirmière vous appellera dans la salle d’attente pour que vous vous présentiez dans la salle de traitement. À votre arrivée dans la salle de traitement, l’infirmière vous indiquera où vous asseoir. Elle vous expliquera le déroulement du traitement. Remettez-lui le document que vous aurez rempli dans la salle d’attente.
L’infirmière vous donnera vos médicaments de chimiothérapie. Elle vous demandera de vous identifier chaque fois qu’elle vous donnera un médicament. C’est une mesure de sécurité.
Habituellement, il n’y a pas d’inconfort pendant le traitement. Si vous ressentez quelque chose d’inhabituelle, avisez immédiatement l’infirmière.
Pendant votre traitement, il est interdit de quitter la salle de traitement. Vous pourrez utiliser les toilettes que l’infirmière vous indiquera. Vous pouvez être accompagné d’un proche. Les femmes enceintes et les enfants de 12 ans et moins ne peuvent pas entrer dans la salle de traitement. C’est une mesure de sécurité.
Avant de quitter, l’infirmière s’assurera que vous avez en main la date de votre prochain rendez-vous. À moins d’avis contraire de l’infirmière, vous pourrez conduire après votre traitement.
C’EST VOTRE PREMIER TRAITEMENT?
-
Demandez à votre pharmacien de vous fournir votre liste de médicaments et apportez-la avec vous.
-
Demandez à un proche de vous accompagner. Beaucoup d’informations vous seront données lors du premier traitement. Il sera plus facile de vous souvenir des informations que vous auront dites les membres de l’équipe soignante.
-
Apportez papiers et crayons pour prendre des notes.
-
L’infirmière de l’équipe soignante vous remettra un formulaire à votre arrivée dans la salle de traitement. Ce formulaire s’appelle "Outils de dépistage de la détresse". Il comporte plusieurs questions qui serviront à identifier vos besoins et préoccupations. L’infirmière révisera vos réponses avec vous. Elle pourra vous conseiller ou vous référer à un autre professionnel, au besoin.
Effets secondairesQuels sont les effets secondaires possibles et quoi faire?
La chimiothérapie peut provoquer des effets secondaires comme :
-
Plus de risque d’infections.
-
Saignements.
-
Fatigue et essoufflement.
-
Changement au niveau du goût des aliments et perte d’appétit.
-
Changements au niveau de la peau, des muqueuses et des ongles.
-
Nausées et vomissements.
-
Constipation.
-
Diarrhée.
-
Perte de cheveux.
-
Changement au niveau de la santé sexuelle.
Plus de risque d’infections
La chimiothérapie peut diminuer le nombre de vos globules blancs. Les globules blancs aident votre corps à combattre les infections.
Le type de globules blancs le plus important est le neutrophile. Une baisse importante des neutrophiles après avoir reçu une chimiothérapie s’appelle une neutropénie. Si cela se produit, vous pouvez avoir des infections plus facilement.
Une infection peut être une urgence médicale qui met votre vie en danger. La fièvre est souvent la seule façon de savoir que vous avez une infection. On parle de fièvre si votre température est :
OU
Quoi faire pour savoir si j’ai une infection?
Prenez votre température dans votre bouche, pour toutes ces situations :
Et
Et
Et
SI VOUS FAITES DE LA FIÈVRE
Ne prenez pas d’acétaminophène (Tylénol®), d’ibuprofène (Advil®) ou d’ASA (Aspirine®). Cela pourrait masquer la fièvre.
Quand aller à l’urgence?
Votre température est :
OU
-
De 38,3°C (101°F) ou plus, une seule fois.
-
Vous ne faites pas de fièvre, mais vous avez des frissons ou vous ne vous sentez pas bien.
Consultez votre médecin de famille ou un médecin d’une clinique sans rendez-vous si : Votre température est de moins de 38,3°C (101°F), mais que vous avez d’autres symptômes (troubles urinaires, congestion nasale, toux, etc.).
Comment prévenir les infections?
-
Lavez-vous les mains souvent, surtout avant de manger et après être allé aux toilettes. Vous pouvez utiliser un désinfectant à mains lorsque vous n’avez pas accès à de l’eau et du savon.
-
Demandez à votre entourage de le faire aussi.
-
Évitez d’être en contact avec des personnes qui ont des maladies contagieuses. Par exemple : le rhume, la grippe, la rougeole, la varicelle, la diarrhée, etc. Avisez votre équipe soignante si vous avez été en contact avec une personne qui avait la varicelle ou la rougeole.
-
Portez un nouveau masque jetable chaque fois que vous devez aller dans un endroit où il y a beaucoup de monde.
-
Enlevez vos prothèses dentaires pour la nuit.
-
Si vous avez besoin de soins dentaires en urgence (abcès, bris de plombage, etc.) : Communiquez avec un membre de votre équipe soignante avant d’entreprendre un traitement quelconque. Si vos soins dentaires ne sont pas urgents : il est préférable d’attendre 1 mois après la fin de vos traitements de chimiothérapie pour recevoir ces soins.
-
Lavez bien les légumes et les fruits avant de les cuisiner et de les manger. Faites bien cuire la viande.
-
Évitez les fromages au lait cru, les tartares, les sushis, les œufs crus et les aliments qui demeurent longtemps à la température de la pièce (par exemple : les buffets).
-
Si vous avez des animaux de compagnie : demandez à une personne de votre entourage de nettoyer le bac à litière, la cage ou l’aquarium. Si personne ne peut le faire pour vous, portez des gants jetables et lavez bien vos mains par la suite.
Saignements
La chimiothérapie peut faire baisser le nombre des plaquettes dans votre sang. Les plaquettes aident à arrêter un saignement si vous vous coupez. Un nombre trop bas de plaquettes dans votre sang augmente le risque d’avoir des ecchymoses (bleus) ou de saigner.
Les régions du corps les plus souvent touchées par la baisse des plaquettes sont :
Comment prévenir les saignements?
-
Utilisez un rasoir électrique au lieu d’un rasoir à main.
-
Utilisez une brosse à dents à poils souples.
-
Évitez la constipation.
-
Évitez l’utilisation de suppositoire ou de lavement.
-
Évitez la prise de température dans le rectum.
-
Évitez de prendre des médicaments qui peuvent augmenter le risque de saignement comme l’ASA (Aspirine®) ou ses dérivés. Si vous en prenez déjà pour un autre problème de santé, avisez le pharmacien de votre équipe soignante. Demandez-lui conseil avant l’achat de tout produit en vente libre.
-
Limez vos ongles au lieu de les couper.
-
Évitez de marcher pieds nus.
-
Évitez les sports de contact ou les activités à risques de blessure.
-
Évitez les relations sexuelles anales.
Avisez un membre de votre équipe soignante si vous avez :
Quand aller à l’urgence?
-
Vous avez un saignement du nez qui n’arrête pas même si vous avez fait une pression sur vos narines pendant 10 minutes.
-
Vous avez du sang dans vos vomissements.
-
Vous imbibez une serviette hygiénique ou plus par heure (pour les femmes).
Fatigue et essoufflement
La chimiothérapie peut faire diminuer le nombre de vos globules rouges. Les globules rouges transportent l’oxygène partout dans votre corps à l’aide d’une de ses parties qui s’appellent l’hémoglobine. Quand l’hémoglobine est faible, on parle d’anémie. L’anémie peut causer de la fatigue et de l’essoufflement.
La fatigue est un des symptômes les plus fréquents chez les personnes qui ont le cancer. C’est surtout le cas pendant les traitements de chimiothérapie. La fatigue est aussi l’effet secondaire qui dure le plus longtemps. Une personne qui a le cancer peut se sentir fatiguée après la fin des traitements de chimiothérapie. En plus de l’anémie, plusieurs raisons peuvent expliquer la fatigue : le cancer, la douleur, les vomissements, la diarrhée, le fait de ne pas assez manger ou boire, les troubles de sommeil, le manque d’exercice, une infection, le stress, l’angoisse et la dépression.
La fatigue liée au cancer et aux traitements ne disparaît pas toujours avec le repos et le sommeil. Par contre, vous pouvez apprendre à gérer votre fatigue et votre énergie.
Comment gérer ma fatigue?
-
En ménageant mon énergie :
-
Planifiez vos activités en fonction des moments où vous vous sentez bien.
-
Planifiez des moments pour vous détendre et vous reposer.
-
Choisissez vos priorités et respectez vos limites.
-
Organisez vos activités pour que cela nécessite moins d’effort.
-
Demandez de l’aide à vos proches et précisez-leur vos besoins.
-
En améliorant mon sommeil :
-
Limitez vos siestes à une durée de moins d’une heure et faites-les avant 15h.
-
Évitez les boissons à base de caféine et les boissons énergisantes en après-midi. Limitez la prise d’alcool en soirée.
-
Évitez de faire de l’exercice quelques heures avant le coucher. Relaxez au moins une heure avant d’aller au lit.
-
Réservez votre chambre à coucher au sommeil et aux activités sexuelles. Évitez d’y regarder la télévision, naviguer sur internet, texter, lire ou travailler.
-
Évitez de passer trop de temps au lit alors que vous êtes éveillé. Si vous êtes incapable de dormir, levez-vous et allez dans une autre pièce en attendant que l’envie de dormir revienne.
-
En faisant de l’exercice :
-
Faites un exercice d’intensité légère à modérée (ex. yoga, marche) que vous aimez.
-
Si vous faisiez très peu d’exercice avant vos traitements, augmentez la durée petit à petit.
-
Visez 30 minutes d’exercices, 4-5 fois/semaine. Vous pouvez répartir la durée en tranche de 10 minutes.
-
Respectez vos limites.
-
En mangeant bien :
-
Avant le début des traitements, faites provision d’aliments que vous aimez.
-
Essayez de préparer quelques repas à l’avance et de les congeler.
-
Prenez de petits repas fréquemment et prenez souvent des collations.
-
Mangez des aliments riches en protéines : beurre d’arachide, noix, fromage, œufs, thon en conserve, pouding, etc.
-
Buvez la plupart des liquides tôt dans la journée pour éviter d’avoir à aller aux toilettes durant la nuit.
-
En gérant mon stress et mes émotions :
-
Faites des activités qui vous font du bien.
-
Voyez des amis.
-
Utilisez des techniques de relaxation.
-
Parlez de ce qui vous préoccupe.
Avisez votre équipe soignante si :
LA FATIGUE EST TELLEMENT INTENSE QU’ELLE VOUS EMPÊCHE DE FONCTIONNER?
VOTRE STRESS ET VOS ÉMOTIONS ENVAHISSENT VOS PENSÉES ET VOUS EMPÊCHENT DE DORMIR?
Ne gardez pas cela pour vous. Parlez-en à votre équipe soignante. Des services existent pour vous soutenir.
Changement au niveau du goût des aliments et perte d’appétit
La chimiothérapie peut abîmer de façon temporaire les cellules du goût qui se trouvent sur la langue. On appelle ces cellules : papilles gustatives. Lorsque vos papilles gustatives sont abîmées, les aliments peuvent avoir un goût différent ou ne plus avoir de goût du tout. Cela peut diminuer votre appétit.
Il est important de bien manger et de boire assez pendant vos traitements de chimiothérapie. Cela vous aidera à garder votre énergie et à mieux vous remettre de vos traitements.
Comment améliorer le goût des aliments?
-
Rincez-vous la bouche avant et après avoir mangé, pour nettoyer vos papilles. Comme rince-bouche, vous pouvez utiliser de l’eau salée (½ c. à thé sel dans 2 tasses d’eau), du "Ginger Ale" ou du thé.
-
Buvez pendant les repas.
-
Buvez de l’eau aromatisée (au citron, aux fruits, etc.).
-
Mangez des aliments froids ou à la température ambiante.
-
Donnez du goût aux mets que vous trouvez fades avec des marinades sucrées, des condiments, des fines herbes, des sauces.
-
Faites mariner les viandes, les volailles ou le poisson.
-
Prenez des bonbons au citron, à la menthe ou mâcher de la gomme.
-
Mangez des morceaux de fruits congelés (raisins, cantaloup, oranges, melon d’eau, etc.).
-
Si vous trouvez que la nourriture a un goût métallique : utilisez des ustensiles de plastique et mangez des aliments frais plutôt que des aliments en conserve qui peuvent augmenter le goût métallique. Croquez dans une guimauve avant de manger, sans l’avaler.
Comment améliorer mon appétit?
-
Mangez vos aliments préférés.
-
Prenez de petits repas fréquemment et prenez souvent des collations.
-
Mangez des aliments riches en calories et protéines (ex. : viande, volaille, poisson, légumineuses, fromage, œufs, yogourt, lait entier, noix, etc.).
-
Si vous avez de la difficulté à manger ou si vous perdez du poids, prenez des suppléments comme Ensure® ou Boost®.
Nausées et vomissements
La chimiothérapie peut donner des nausées et vomissements. La nausée est une sensation désagréable qui peut vous amener à vomir. Il est important de contrôler les nausées pour éviter les vomissements et pour que vous puissiez boire, manger et prendre vos médicaments.
Lors de votre premier traitement, le pharmacien vous remettra une prescription de médicaments à prendre au besoin si vous avez des nausées. La médication en cas de nausées est efficace. En général, les vomissements sont plutôt rares.
Comment diminuer ou éviter les nausées?
-
Mangez un bon repas avant vos traitements de chimiothérapie.
-
Prenez plusieurs petits repas ou collations par jour, riches en protéines.
-
Évitez les aliments épicés, acides, gras ou trop sucrés.
-
Évitez les aliments qui dégagent une odeur forte (café, chou, oignon, poisson, etc.).
-
Mangez des aliments froids ou à la température ambiante.
-
Buvez beaucoup de liquide à petites gorgées, évitez de boire une grande quantité d’eau à la fois.
-
Évitez de vous étendre dans les 2 heures après avoir mangé.
J’ai des nausées, comment éviter les vomissements?
-
Prenez le médicament qu’on vous a prescrit contre les nausées dès la moindre sensation d’inconfort à l’estomac.
-
Mangez des craquelins ou des rôties.
-
Si manger vous donne des nausées, prenez le médicament contre les nausées 45 minutes avant de manger.
Avisez votre équipe soignante si :
-
Vous avez des nausées et des vomissements malgré la médication prescrite.
-
Les nausées vous empêchent de prendre la médication prescrite.
-
Vous avez eu plus de trois vomissements en 24 heures.
-
Vous avez des brûlements d’estomac ou la sensation d’estomac plein.
Changement au niveau de la peau, des muqueuses et des ongles
La chimiothérapie peut modifier de façon temporaire votre peau, vos muqueuses et vos ongles. Votre peau pourrait être plus fragile aux coups de soleil. Vous pourriez voir apparaître des taches brunes sur votre peau. Les muqueuses sont une mince couche de tissus qui recouvrent l’intérieur de la bouche, le nez et les yeux. Il est possible que votre peau et vos yeux soient plus secs pendant vos traitements. Vous pourriez aussi souffrir d’ulcères dans la bouche. Vos ongles pourraient devenir plus foncés, jaunes, cassants ou fendillés.
Comment améliorer la sécheresse de la peau et des muqueuses (bouche et yeux)?
-
Lavez-vous avec un savon doux non parfumé. Prenez des bains ou des douches tièdes au lieu de chaudes.
-
Appliquez chaque jour une crème hydratante non parfumée pour le corps.
-
Utilisez une crème pour peau très sèche pour les mains et les pieds.
-
Appliquez un gel hydratant (ex : Secaris® ou Vaseline®) en présence de sécheresse du nez.
-
Appliquez un baume ou lubrifiant (ex. Vaseline®) si vos lèvres sont sèches.
-
Évitez les rince-bouches commerciaux qui contiennent de l’alcool, car ils assèchent les tissus de la bouche (voir recette rince-bouche maison).
-
Mâchez de la gomme ou des bonbons sans sucre pour faciliter la salivation.
-
Utilisez des larmes artificielles en gouttes ou en gel en présence de sécheresse des yeux ou de larmoiement.
-
Buvez beaucoup (2 à 3 litres de liquide par jour).
Comment diminuer mes risques d’avoir des coups de soleil?
-
Appliquez une crème solaire (minimum FPS 30) avant d’aller dehors.
-
Portez un chapeau ou une casquette.
-
Portez des vêtements longs, couvrant les bras et les jambes.
-
Évitez de rester longtemps au soleil. Restez le plus possible à l’ombre.
Comment protéger mes ongles?
Comment éviter les ulcères dans la bouche?
-
Brossez vos dents au moins 2 fois par jour au moyen d’une brosse à dents à poils souples. Utilisez la soie dentaire, selon vos habitudes.
-
Nettoyez vos prothèses dentaires après chaque repas.
-
Évitez les aliments irritants, acides et épicés.
-
Utilisez le rince-bouche maison (voir recette "rince-bouche maison") 4 à 6 fois par jour. Faites circuler dans votre bouche 3 cuillerées à thé (15 ml) de rince-bouche maison pendant 30 secondes, puis cracher.
RECETTE "RINCE-BOUCHE MAISON"
Mélangez :
La solution se garde 24h à la température ambiante ou 3 jours au réfrigérateur.
Que faire si j’ai de la douleur dans la bouche malgré l’utilisation du rince-bouche?
Utilisez un antiacide (ex : Maalox, Almagel, Diovol, etc.), en vente libre à la pharmacie pour gargariser votre bouche. Informez-vous auprès du pharmacien de votre pharmacie pour l’utilisation de ces produits.
Avisez votre équipe soignante si :
-
La douleur dans votre bouche ou votre gorge vous donne de la difficulté à manger, boire, avaler ou parler.
-
Vous avez des ulcères dans la bouche.
-
Vous avez des plaques blanches dans la bouche.
-
La rougeur et la douleur dans votre bouche ne sont pas soulagées par le rince-bouche maison ou l’utilisation d’antiacide.
-
Vous avez des crevasses sur la langue.
Quand aller à l’urgence?
OU
-
De 38,3°C (101°F) ou plus, une seule fois.
-
Vous êtes incapable de boire des liquides, ou de prendre vos médicaments, pendant 24h ou plus.
Constipation
La chimiothérapie et certains médicaments utilisés pour les nausées peuvent causer de la constipation.
La constipation c’est :
-
Avoir de la difficulté à vider ses intestins (aller à la selle).
-
Devoir forcer pour vider ses intestins.
-
Vider ses intestins moins souvent que d’habitude.
Que faire si j’ai de la constipation?
-
Buvez beaucoup de liquide (2 à 3 litres par jour).
-
Mangez des aliments riches en fibres (fruits frais, légumes crus, pain de blé, céréales de grains entiers, légumineuses, etc.).
-
Buvez du jus de pruneaux.
-
Faites de l’exercice (en respectant vos capacités).
Avisez votre équipe soignante si :
-
Vous n’avez aucune selle depuis 3 jours.
-
Vous êtes constipé même si vous avez pris la médication prescrite.
-
Vous avez des selles très dures et vous avez de la difficulté à les évacuer.
-
Vous avez mal au ventre ou avez des crampes.
-
Vous avez le ventre gonflé ou ballonné.
-
Vous n’avez pas de gaz.
Quand aller à l’urgence?
-
Vous n’avez pas de selles depuis 3 jours et vous avez une douleur intolérable au ventre.
-
Vous n’avez pas de selles depuis 3 jours et vous avez des nausées ou vomissements.
-
Vous avez l’impression de ne plus avoir de gaz.
Diarrhée
La chimiothérapie et certains médicaments (comme ceux utilisés pour contrôler les nausées) peuvent entraîner de la diarrhée.
La diarrhée c’est : une augmentation du nombre de selles et elles sont très molles ou liquides.
Que faire si j’ai de la diarrhée?
-
Buvez beaucoup de liquide (2 à 3 litres par jour). Cela peut être de l’eau, du jus de fruits, de la soupe, des solutions de réhydratation (ex : Gastrolyte® ou voir recette "solution de réhydratation maison" ici-bas) ou des boissons pour sportifs (ex. : Gatorade® G2).
-
Mangez des aliments pauvres en fibre : riz blanc, poisson, poulet, bananes, compote de pommes, pain blanc, pâte blanche.
-
Évitez les fruits frais et les légumes crus. Privilégiez les légumes cuits à la vapeur.
-
Évitez les aliments qui irritent l’intestin comme les oignons, le chou, l’ail, les noix, les épices, la friture, le café, l’alcool et les boissons gazéifiées.
-
Évitez les produits laitiers, mais vous pouvez prendre du yogourt (évitez les yogourts avec teneur élevée en bactéries).
-
Cessez de prendre des laxatifs ou des médicaments qui ramollissent des selles.
-
Si vous avez des médicaments anti-diarrhée prescrits, prenez-les selon les recommandations du pharmacien de votre équipe soignante.
RECETTE "SOLUTION DE RÉHYDRATATION MAISON":
Avisez votre équipe soignante si :
Quand aller à l’urgence?
-
Vous avez une douleur intolérable au ventre.
-
La diarrhée persiste depuis plus de 24 heures.
-
Vous avez du sang dans les selles ou des selles noires (comme du charbon).
-
Votre température est :
-
De 38°C (100,4°F) ou plus, pendant plus d’une heure.
OU
Perte de cheveux
Certaines chimiothérapies peuvent faire perdre les cheveux et aussi les poils ailleurs sur le corps (sourcils, cils et poils du pubis). Ce ne sont pas tous les types de chimiothérapie qui font perdre les cheveux et les poils. Demandez à un membre de l’équipe soignante si le type de chimiothérapie que vous recevez vous fera perdre vos cheveux et poils. Il est important de vous rappeler que cet effet secondaire est temporaire. Par contre, vos cheveux pourraient avoir une couleur et une texture différentes lorsqu’ils repousseront.
La perte de cheveux commence souvent 2-3 semaines après le premier traitement. Elle peut continuer jusqu’à 6 semaines après le dernier traitement. Certaines personnes perdent tous leurs cheveux. D’autres les perdent de façon inégale. Votre cuir chevelu pourrait démanger ou être plus sensible.
L’équipe soignante m’a dit que mon traitement pouvait faire tomber légèrement mes cheveux.
Que faire pour diminuer la perte de cheveux?
-
Évitez d’utiliser des produits forts dans vos cheveux comme les teintures ou les permanentes, jusqu’à 6 mois après la fin des traitements. Vous pouvez utiliser des produits à base de végétaux.
-
Évitez d’utiliser le fer à friser, le fer plat, les rouleaux pour la mise en plis ou de faire des "brushing". Si vous utilisez un séchoir à cheveux, réglez-le à basse température.
-
Évitez les pinces à cheveux, les élastiques, les barrettes et les peignes fins.
-
Utilisez un shampoing doux, protéiné et un revitalisant pour démêler facilement vos cheveux. Bien rincer vos cheveux et asséchez-les en épongeant doucement avec une serviette.
-
Brossez vos cheveux avec douceur.
-
Raccourcissez vos cheveux s’ils sont longs. Amincissez-les s’ils sont épais.
-
Utilisez une taie d’oreiller de satin, la nuit. Un jupon antistatique sur l’oreiller peut aussi bien faire.
-
Protégez votre tête du soleil. Portez un chapeau ou une casquette lorsque vous êtes à l’extérieur.
L’équipe soignante m’a dit que mon traitement pouvait faire tomber complètement mes cheveux. Que faire?
-
Vous pouvez choisir de porter une prothèse capillaire (perruque).
-
Il est possible d’en faire la location ou l’achat. Demandez à une infirmière de votre équipe soignante de vous donner des adresses.
-
Il est conseillé de choisir la prothèse capillaire avant la perte de cheveux. Ce sera donc plus facile de respecter la couleur et la texture de vos cheveux.
-
Certaines assurances privées remboursent la totalité ou paient une partie des coûts de la prothèse capillaire. Si tel est le cas, demandez à votre médecin une prescription.
-
Vous pouvez porter un foulard, un turban ou un chapeau.
-
Vous pouvez choisir de couper vos cheveux courts ou de les raser avant de les perdre.
-
Vous pouvez participer à l’atelier "Belle et bien dans sa peau", pour vous aider à choisir des parures de tête ou obtenir des conseils de maquillage.
Changement au niveau de la santé sexuelle
Certaines chimiothérapies peuvent changer le fonctionnement des organes reproducteurs. Les organes reproducteurs sont les ovaires chez la femme, et les testicules chez l’homme.
Ces changements sur le fonctionnement des organes reproducteurs peuvent causer :
-
Des troubles de fertilité chez l’homme et la femme (temporaires ou permanents).
-
Des changements menstruels chez la femme (cycles irréguliers ou absents).
-
Une ménopause prématurée chez la femme (symptômes comme : bouffées de chaleur et sécheresse vaginale).
Que faire?
-
Si vous avez un inconfort lors des relations sexuelles dues à une sécheresse vaginale, utilisez un gel lubrifiant.
-
Parlez au médecin de votre équipe soignante, le plus tôt possible, si vous souhaitez avoir des enfants après vos traitements de chimiothérapie.
Pour différentes raisons, il se peut que vous n’ayez plus envie d’avoir de relations sexuelles pendant vos traitements de chimiothérapie. Cela risque de revenir à la normale après la fin de vos traitements. Par contre, si cela vous inquiète, parlez-en à l’infirmière de votre équipe soignante. Différentes ressources existent pour vous aider.
EST-CE QUE MON PARTENAIRE ET MOI AVONS BESOIN D’UN MOYEN DE CONTRACEPTION?
Oui. Les sécrétions vaginales et le sperme sont cytotoxiques (peuvent contenir des traces de médicament) et ceci peut être dangereux pour le fœtus. Il faut donc utiliser un préservatif pour les 4 jours suivant votre dernier traitement de chimiothérapie et utiliser un moyen de contraception efficace pendant toute la durée de vos traitements.
-
Si vous êtes une femme en traitement de chimiothérapie : vous ne devez pas devenir enceinte pendant vos traitements. Même si votre cycle menstruel est absent, une grossesse est possible.
-
Si vous êtes un homme en traitement de chimiothérapie : votre conjointe ne doit pas devenir enceinte pendant vos traitements.
Retour à domicileLa chimiothérapie rendra votre sang et vos liquides biologiques (vomissements, urines, selles, sécrétions vaginales et sperme) toxiques pendant le traitement et quelques jours après. Vos proches et vous devez prendre quelques précautions pendant les 96 heures suivant votre dernier traitement :
Lavage des mains
- Toujours se laver les mains avec de l’eau et du savon après être allé aux toilettes et après avoir manipulé des liquides biologiques (sang, urine, selles, vomissures) ou tout ce qui peut avoir été en contact avec ceux-ci (literie, vêtements, etc.).
Liquide biologiques
- Les membres de la famille devraient utiliser des toilettes différentes de celles utilisées par l’usager, si c’est possible.
- Pour les hommes : uriner assis pour éviter les éclaboussures;
- Fermer le couvercle de la toilette après l’utilisation et actionner la chasse d’eau deux fois.
- Si partage de la toilette, nettoyer le siège après utilisation.
- Jeter les culottes d’incontinence, les protège-dessous, les couches dans un double sac avant de les jeter dans la poubelle. Lors de la manipulation de la poubelle, portez des gants et lavez-vous les mains avec de l’eau et du savon ensuite.
- Pour l’enfant, l’utilisation de couches jetables plutôt que lavables est à privilégier. Changer la couche de l’enfant le plus souvent possible pour éviter un contact prolongé avec celle-ci.
- Porter des gants lors de la manipulation des liquides biologiques ou lors de la manipulation du médicament cytotoxique.
Lessive
- La literie (vêtements inclus) qui n’est pas visiblement souillée peut-être lavée avec le lavage régulier.
- La literie (vêtements inclus) qui est visiblement souillée de liquides biologiques devrait être lavée séparément et le plus rapidement possible ;
- Un double lavage à l’eau chaude peut être envisagé si la literie est très souillée.
Relations sexuelles
- L’usager ou son/sa partenaire doit porter un condom lors de contacts sexuels. Le sperme et les sécrétions vaginales peuvent contenir des résidus de médicament dangereux.
- Aviser l’équipe médicale, le plus tôt possible, si une grossesse est souhaitée après les traitements de chimiothérapie ou médicament cytotoxique.
Contraception
- Éviter une grossesse pour les femmes recevant des traitements cytotoxiques ainsi que pour les conjointes des hommes traités.
Contact avec les proches
- S’embrasser, dormir et faire des activités avec les proches sont tout à fait possibles et non risqués.
- La simple présence physique auprès d’une personne recevant de la chimiothérapie n’est pas dangereuse.
Si vous devez prendre des pilules de chimiothérapie à la maison, référez-vous au guide d’enseignement « Cancer – médicament par voie orale ».
Qui appeler selon mon besoin?
DU LUNDI AU VENDREDI DE 8 À 16 h
Si vous avez des questions au sujet des effets secondaires de vos traitements de chimiothérapie :
Si vous avez des questions au sujet de vos rendez-vous :
LE SOIR APRÈS 16 h, LES SAMEDIS ET DIMANCHES, ET LES JOURS FÉRIÉS
Si vous avez des questions au sujet des effets secondaires de vos traitements de chimiothérapie :
EN TOUT TEMPS
Si vous faites de la température ou avez un problème médical urgent :
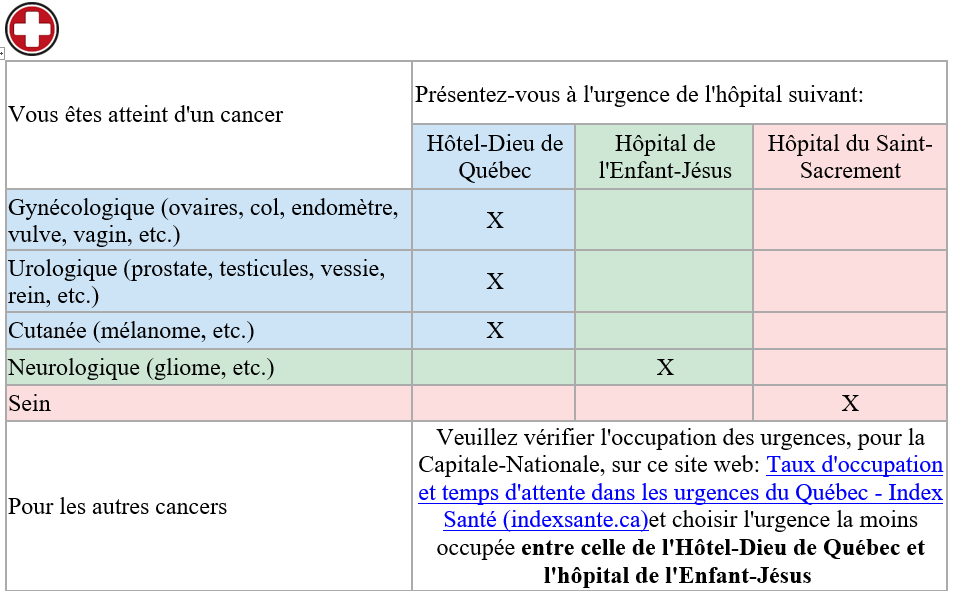
Certains professionnels du CHU de Québec-Université Laval peuvent aussi vous aider. Parlez-en à l’infirmière de votre équipe soignante. Elle évaluera vos besoins et vous référera à la bonne personne :
|