Description
La sclérose en plaques (SEP) est une maladie auto-immune chronique du système nerveux central, qui est composé du cerveau, des nerfs optiques (nerfs de la vue), du tronc cérébral, du cervelet (centre de l’équilibre) et de la moelle épinière.
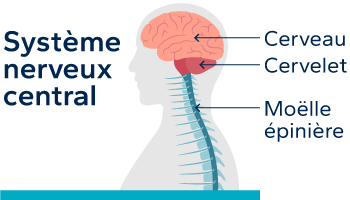
La SEP :
-
Atteint 1 personne sur 400 au Canada
-
Peut toucher les gens de tous âges, mais se manifeste le plus souvent entre 20 et 40 ans
-
Touche trois fois plus de femmes que d’hommes
Chez les patients atteints de la SEP, le système immunitaire prend pour cible la gaine de myéline.
Il s’agit de la couche protectrice qui enrobe les faisceaux du système nerveux central et qui fait office «d’isolant électrique». Elle est essentielle à la bonne propagation de l’influx nerveux.
Une attaque de SEP provoque une réponse inflammatoire importante dans la zone touchée et la personne atteinte présente alors des symptômes. À la résonance magnétique, on voit apparaitre une plaque blanche au site d’inflammation où la myéline a été endommagée. Par la suite, l’inflammation diminue et le corps tente de réparer la gaine de myéline. C’est ce qu’on appelle la récupération, elle peut être complète ou partielle.
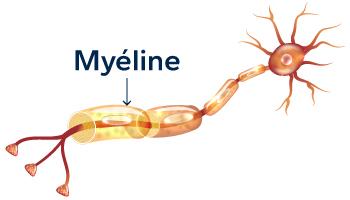
L’influx nerveux peut tout de même circuler si la gaine de myéline est faiblement endommagée, mais parfois de façon inefficace. Lorsqu’elle est plus sévèrement atteinte et qu’il y a un processus de cicatrisation, l’influx est interrompu. De plus, les fibres nerveuses sous-jacentes peuvent elles-mêmes être endommagées.

Concepts clés
Poussée
Une poussée est une manifestation d’une nouvelle plaque dans une région du système nerveux central. Il s’agit d’un épisode de nouveaux symptômes, suivi d’une récupération partielle ou complète.
La personne peut présenter par exemple :
-
de la faiblesse;
-
une perte de vision;
-
une vision double;
-
un manque de coordination;
-
un changement ou une perte des sensations;
-
un problème de contrôle de la miction ou des problèmes cognitifs.
Les symptômes doivent durer 24 heures et plus pour que l’on puisse parler de «poussée».
Il peut arriver que l'on ressente des symptômes de poussées anciennes qui ré-émergent dans un contexte de fièvre ou d’exercice physique. Les symptômes ressentis durent moins de 24 heures et on parle alors de «pseudo-poussée». La transmission de l’influx nerveux est plus difficile dans les zones déjà endommagées, mais il n’y pas de nouvelle lésion.

Progression
On dit qu’il y a progression lorsqu'un patient ressent une détérioration progressive des symptômes, par exemple de la faiblesse, sans qu'il y ait de nouvelle poussée ou de nouvelle plaque.
La SEP ne progresse pas de façon uniforme et linéaire, elle peut être ou ne pas être en phase de progression.

Concept d’activité
SEP active : PRÉSENCE de poussées ou de nouvelles plaques sur les images de résonance magnétique.
SEP inactive : ABSENCE de poussées ou de changements visibles sur les images de résonance magnétique lors de la dernière année.

Formes de SEP
Il existe quatre différentes formes :
1. Syndrome clinique isolé (SCI)
Certaines personnes n’ont vécu qu’un seul épisode de symptômes au moment de consulter un neurologue. Ils ne remplissent pas tous les critères pour un diagnostic « officiel », mais les examens peuvent suggérer une probable évolution vers une SEP.
Un suivi est requis et des études ont démontré un bénéfice à commencer un traitement chez plusieurs de ces personnes.
2. Poussées-rémissions (PR)
La majorité des SEP se présentent sous forme de poussées suivies d’une récupération complète ou partielle. La fréquence et l’intensité des poussées varient d’une personne à l’autre.
Il n’y a pas de progression significative des symptômes entre les poussées.
3. Secondaire progressive (SP)
La forme poussées-rémissions peut évoluer avec le temps en une forme secondaire progressive. Dans ce cas, les symptômes (le plus souvent de la faiblesse) peuvent progresser sans qu’il y ait de nouvelle poussée.


Vous désirez nous aider à améliorer le contenu de cette page ?
Répondez à notre sondage sur votre expérience de navigation
Diagnostic

Le diagnostic est posé par un neurologue en se basant sur plusieurs éléments :
Un test diagnostic unique qui permet de confirmer le diagnostic de SEP n’existe pas. C’est en quelque sorte un casse-tête pour lequel il faut assembler différents morceaux afin de bien voir l’ensemble du tableau. Les symptômes et épisodes cliniques typiques demeurent l’élément le plus important.

Étapes après avoir reçu le diagnostic

-
Rencontre avec une infirmière de l’IRDPQ (Institut de réadaptation en déficience physique de Québec – CIUSSS de la Capitale-Nationale) : après quelques semaines, vous serez contacté par la clinique pour votre rendez-vous. Lors de cette première rencontre, vous pourrez discuter de la maladie, des symptômes et poser vos questions. C’est à ce moment également que vous rediscuterez de traitements.

-
Début du traitement : Selon le traitement choisi, des prises de sang et une mise à jour de vos vaccins pourraient être nécessaires. Pour faciliter la coordination, il est possible que vous soyez inscrit au programme de soutien du traitement choisi. Vous disposerez alors de ressources pour vous accompagner.

-
Deuxième rencontre avec le neurologue : vous serez contacté par l’agente administrative de la clinique afin de prévoir votre rendez-vous de suivi. De façon périodique et selon le traitement choisi, vous aurez des prises de sang et des IRM de contrôle à faire.
Catégories de traitements
 Traitement des poussées
Traitement des poussées
Ce traitement est effectué avec un corticostéroïde à haute dose.
Le but :
- Réduire la durée des symptômes en diminuant la réponse inflammatoire.
- Toutefois, ce traitement n'améliore pas le degré de récupération.
-
Une poussée qui se manifeste uniquement par des symptômes légers pourrait ne pas être traitée, s’il n’y a pas d’impact sur votre fonctionnement comme tel.
-
La décision de traiter ou non une poussée est partagée entre le patient et le neurologue.

L'administration :
Ce médicament est habituellement bien toléré et sécuritaire lorsque administré sur une courte période.

Les effets secondaires
Les différents effets secondaires potentiels pourront vous être expliqués par le médecin au moment de traiter une poussée.

 Traitements de fond
Traitements de fond
Il existe un grand nombre de traitements de fond en SEP, aussi appelés «traitements modificateurs de l’évolution de la maladie».
Le but :
Réduire le nombre de poussées et prévenir l’accumulation des déficits.
-
Les traitements agissent sur le système immunitaire et donc sur les mécanismes qui causent la SEP dans le but de diminuer les attaques dirigées contre le système nerveux central.
-
Certains de ces traitements peuvent cependant diminuer les défenses du corps contre les infections.

L'administration :
Selon le cas, la médication peut être reçue sous forme de :
Les traitements de fond sont des traitements à long terme.
-
Ils doivent être pris durant de nombreuses années pour diminuer les poussées et prévenir l’accumulation de handicaps permanents.
-
Ils sont couverts par la Régie de l’assurance maladie du Québec (RAMQ) ou par les assureurs privés, mais il y a une franchise à payer.
-
Tous les patients traités à la clinique de SEP peuvent être inscrits à un programme de soutien (spécialistes qui coordonnent le début des traitements, aident avec le remboursement et la coordination avec les assurances privées).
Plusieurs facteurs influencent le choix du traitement, mais il est souvent recommandé de commencer un traitement de fond dans les mois suivant le diagnostic de SEP. Vous serez conseillé sur le traitement le plus approprié pour votre situation par votre neurologue.

 Soulagement des symptômes
Soulagement des symptômes
Le but :
Soulager afin de permettre au patient de fonctionner le mieux possible et d’améliorer votre qualité de vie au quotidien.
Les symptômes sont très variables d’une personne à l’autre et dépendent de la localisation des plaques. La façon de les soulager est adaptée à chaque patient.

La médication :
Il existe différents médicaments qui peuvent être pris à court ou long terme :
-
antispasmodiques urinaires pour les troubles de la vessie;
-
émollients fécaux et des laxatifs pour la constipation;
-
analgésiques et anti-inflammatoires pour la douleur;
-
relaxants musculaires pour la raideur (aussi appelée « spasticité »);
-
psychostimulants pour la fatigue;
-
etc.

Les méthodes alternatives :
Si vous envisagez ce type de traitement, vous devriez d’abord en parler à votre équipe médicale.
Même si ces approches peuvent être bénéfiques pour améliorer votre bien-être, elles ne remplacent pas les traitements médicaux standards et ne reposent habituellement pas sur des données scientifiques probantes.
Il est important de vérifier :
-
Si le traitement envisagé a fait l’objet d’études scientifiques rigoureuses.
-
Pour quels problèmes il a fait ses preuves.
-
S’il a été étudié chez les gens atteints SEP.
-
S’il y a des risques associés.